تعتبر عملية زراعة الأسنان، من أكثر العمليات الشائعة، التي تعمل على تعويض الأسنان المفقودة، حيث أنها تصمم بطريقة تتلاءم مع الأسنان الموجودة في الفم، وهي عبارة عن غرسات، يتم تثبيتها جراحياً في عظام الفك، سواءً الفك العلوي أو السفلي، لتكون أساس للتاج الذي سيتم زراعته. باتت أطقم الأسنان تقنية قديمة للغاية، والتي كان يلزمها خلع الأسنان بأكملها من الفم، ولكن مع ظهور زراعة الاسنان، أصبح بإمكان الشخص زراعة العدد المرغوب من الاسنان، سواءً كان سناً واحداً فقط، أو الأسنان بأكملها.
عمليات تجميل الأسنان في تركيا ، تُمكن الشخص من الحصول على العديد من المميزات، على صعيد المظهر الخارجي، أو الصعيد الوظيفي للفم، ومن هذه المميزات: القضاء على المشاكل الوظيفية للأسنان، مثل؛ مشاكل المضغ، ومشكلة رائحة الفم الكريهة. تحسن عمليات تجميل الاسنان في تركيا من مخارج الألفاظ، وطريقة النطق. تعمل على تناسق الفكين العلوي والسلفي معاً، وامتلاك أسنان متناسقة وسليمة. عمليات تجميل الاسنان في تركيا، تمكن الشخص من الحصول على اسنان مرصوصة ومنتظمة.
تعتبر من الإجراءات التجميلية للأسنان، المنتشرة بشكل كبير في تركيا، تستخدم في إخفاء تصبغ الأسنان، وتعمل على تغطية الفراغات المتواجدة بين الاسنان، كما أنها تعالج الاسنان التي تعاني من انحراف بسيط، للحصول على اسنان ناصعة بيضاء. ابتسامة هوليود في تركيا تعطي نتائج فورية، وذلك عن طريق تركيب قشور على السن، تعمل على تغيير شكل ولون وحجم الاسنان، وذلك بما يتناسب مع شكل الفك والفم، وتدوم هذه القشور لسنوات طويلة، تتجاوز الخمس سنوات. يوجد عدة أنواع للقشور المستخدمة في ابتسامة هوليود، مثل؛ البورسلين Porcelain؛ وهي قشور خزفية، تكون مطابقة للأسنان الطبيعية، وهناك نوع يسمى اللومينير Luminaire؛ ويعطي نتائج فورية وتظهر الاسنان بمظهر طبيعي، بالإضافة إلى الزركون Zirconia؛ ويستخدم لدعم وترميم الاسنان التالفة.
عملية تلبيس الأسنان تعتبر واحدة من أهم عمليات تجميل الأسنان في تركيا 2019، تعرف باسم تيجان الاسنان، حيث أنها تعمل على ترميم الأسنان، والتخلص من التواء وانحراف الاسنان، كما أنها تحسين العيوب المتواجدة في السن، وذلك من خلال إضافة غطاء على السن التالف، بحيث يغطي السن بأكمله، حتى يعمل على تحسين المظهر الخارجي. هناك أنواع لتلبيسات الاسنان، وتختلف الأنواع باختلاف المادة التي تصنع بها التيجان، مثل؛ البورسلين، والمعادن، والسيراميك، بالإضافة إلى الفولاذ المقاوم للصدأ، والزركون الصلب، ويتم اختيار النوع المناسب، على حسب حالة الشخص.
يعد تقويم الاسنان من الإجراءات التجميلية للأسنان، والتي تعتبر لاقت رواجاً من ضمن عمليات تجميل الاسنان في تركيا 2019، حيث أنها تعمل على تحسين الشكل العام للأسنان، ومعالجة أي نتوء في الفكين أو التواء معين في السن. يختلف تقويم الاسنان، باختلاف حالة الشخص المقبل على إجرائه، فهناك تقويم متحرك، وآخر ثابت، كما يوجد التقويم التجميلي، بالإضافة إلى التقويم الوقائي؛ والتي يتم تركيبه للأطفال من عمر السبع سنوات إلى الثانية عشر، حتى تنمو أسنانهم بشكل صحيح ومنتظم.
عملية زراعة الأسنان هي إجراء جراحي يهدف إلى استبدال جذور الأسنان التالفة أو المفقودة بدعامات معدنية تُزرع في عظم الفك، يتم تركيب أسنان صناعية عليها لتكون بديلة للسن الطبيعي. هذه العملية توفر أساسًا قويًا وثابتًا للأسنان الاصطناعية، مما يعزز من القدرة على المضغ والنطق ويمنح مظهرًا طبيعيًا للأسنان
المرشح المثالي لعملية زراعة الأسنان هو:
عملية زراعة الأسنان تتم على عدة مراحل وتشمل الخطوات التالية:
فترة التعافي بعد عملية زراعة الأسنان تعتمد على عدة عوامل وتشمل: نتائج العملية: نتائج عملية زراعة الأسنان دائمة وتوفر مظهرًا طبيعيًا ووظيفة مشابهة للأسنان الأصلية، بشرط الالتزام بالرعاية المناسبة والفحوصات الدورية
عملية تجميل الأسنان:

مميزات عمليات تجميل الأسنان في تركيا
ابتسامة هوليود
تلبيسات الأسنان
تقويم الأسنان
– شخص يتمتع بصحة فموية جيدة ولا يعاني من أمراض اللثة أو تسوس الأسنان غير المعالج.
– لديه عظم فك كافٍ وقوي لدعم الزرعة.
– غير مدخن أو على استعداد للإقلاع عن التدخين قبل وبعد العملية.
– يتمتع بصحة عامة جيدة ولا يعاني من حالات طبية تؤثر على التئام العظام مثل مرض السكري غير المنضبط.
– لديه توقعات واقعية حول نتائج العملية ومستعد للالتزام بالرعاية اللاحقة اللازمة.
1. التقييم والتخطيط: يتضمن الفحص الشامل للفم والأسنان، والأشعة السينية أو التصوير ثلاثي الأبعاد لتقييم حالة عظم الفك وتحديد الموقع المثالي للزرعة.
2. وضع الزرعة: يتم إجراء شق صغير في اللثة للوصول إلى عظم الفك، ثم يتم حفر ثقب صغير لوضع الزرعة المعدنية (عادةً من التيتانيوم) في العظم. يتم بعد ذلك تغطية الزرعة والانتظار لعدة أشهر للسماح بالتحام العظم مع الزرعة.
3. التركيب المؤقت: بعد التئام العظم، يتم كشف الزرعة وتركيب دعامة مؤقتة عليها للتحضير لتركيب السن الصناعي.
4. تركيب السن الصناعي: يتم أخذ قياسات دقيقة للأسنان والفك، وتصنيع التاج الصناعي الذي يثبت على الدعامة، مما يمنح مظهرًا ووظيفة طبيعية للأسنان
– الأيام الأولى: قد تشعر ببعض الألم والتورم في موقع الزرعة، ويمكن السيطرة عليه باستخدام مسكنات الألم ووضع الكمادات الباردة.
– الأسابيع الأولى: يجب تجنب الأطعمة الصلبة والمضغ على الجانب الذي تم فيه الزرع، والالتزام بتعليمات الطبيب المتعلقة بالنظافة الفموية.
– عدة أشهر: يستغرق التحام العظم مع الزرعة من 3 إلى 6 أشهر. خلال هذه الفترة، يجب المتابعة الدورية مع الطبيب للتأكد من نجاح العملية.
– بعد تركيب السن الصناعي: يمكنك العودة إلى نظامك الغذائي الطبيعي والنشاطات اليومية، مع الاستمرار في العناية الجيدة بالفم والأسنان لضمان دوام النتائج.
-
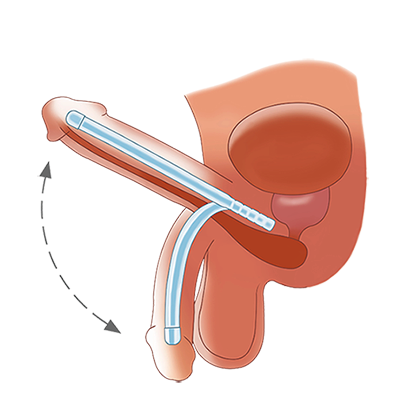
الدعامة الصلبة : وهي عبارة عن أسطوانتين معدنيتين قابلتين للثني وتغطى كل أسطوانة منهما بمادة السيليكون الطبي فيكفل المعدن الداخلي صلابة شديدة وهو قابل للثني بحيث لا يبرز العضو الذكري للأمام إلا في حالة العلاقة الزوجية
-
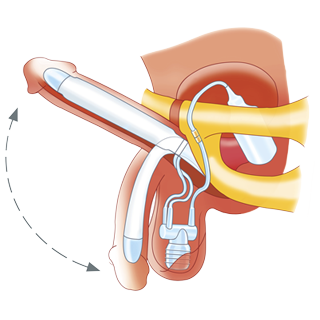
الدعامة الهيدروليكية : تسمى أيضاً الدعامة القابلة للنفخ أو الدعامة ذات المضخة، هي الأكثر انتشاراً في العالم الغربي كما يفضلها الكثيرون أيضاً في العالم العربي.
تتفوق دعامة العضو الذكري الهيدروليكية بأنها ترتخي بالكامل في حالة عدم الاستخدام.