الإيدز، أو متلازمة العوز المناعي المكتسب، هو مرض فيروسي مزمن يسببه فيروس نقص المناعة البشرية (HIV). يهاجم هذا الفيروس الجهاز المناعي، ويؤدي بمرور الوقت إلى نقص المناعة الشديد، مما يجعل الجسم عرضة للإصابة بالعديد من العدوى الانتهازية والأمراض الخطيرة التي قد تكون مميتة في بعض الحالات. يُعد فيروس HIV من أكثر الفيروسات تعقيدًا وخطورة على الصحة العامة، لكنه مع التقدم الطبي الحديث، أصبحت السيطرة عليه ممكنة عبر الوقاية والعلاج الفعّال. في هذا المقال الموسع، سنتناول بالتفصيل طبيعة الفيروس، آليات الإصابة، المراحل المختلفة للمرض، طرق انتقاله، المضاعفات، الوقاية، والعلاج.
فيروس HIV هو فيروس ينتمي إلى عائلة الفيروسات الراجعة (Retrovirus)، التي تتميز بقدرتها على إدخال مادتها الوراثية إلى داخل خلايا المضيف وإعادة تكوينها. يستهدف فيروس HIV بشكل رئيسي خلايا CD4، وهي نوع من خلايا الدم البيضاء التي تلعب دورًا أساسيًا في تنظيم الجهاز المناعي والدفاع ضد مسببات الأمراض المختلفة. عندما يصيب الفيروس خلايا CD4، يبدأ في تدميرها أو تعطيل وظائفها، مما يؤدي إلى انخفاض أعداد هذه الخلايا في الدم. هذا الانخفاض هو السبب الأساسي في ظهور نقص المناعة التدريجي لدى المصاب، حيث يفقد الجسم قدرته على مكافحة العدوى بشكل فعال.
ينتقل فيروس HIV من شخص لآخر عبر عدة طرق، أهمها: يعد الاتصال الجنسي بدون استخدام الواقيات (الذكرية أو الأنثوية) مع شخص مصاب من أكثر طرق انتقال فيروس HIV شيوعًا. يشمل هذا الجنس المهبلي، الشرجي، والفموي. يمكن للفيروس الدخول عبر جروح صغيرة أو تشققات في الأغشية المخاطية. يعتبر تعاطي المخدرات عن طريق الحقن باستخدام إبر وأدوات ملوثة من أكثر الطرق انتشارًا في بعض المجتمعات. انتقال الدم الملوث بالفيروس يؤدي إلى إصابة مباشرة. في الماضي، كانت هذه الوسيلة شائعة قبل تطوير فحوصات دقيقة للدم. اليوم، في معظم الدول، يتم فحص الدم المتبرع به بدقة، مما قلل بشكل كبير من مخاطر انتقال الفيروس بهذه الطريقة. يمكن أن ينتقل الفيروس خلال الحمل، أو الولادة، أو من خلال الرضاعة الطبيعية. مع التقدم في العلاجات، أصبح من الممكن تقليل هذه المخاطر بشكل كبير عبر العلاج المبكر للحوامل المصابات.
تتطور الإصابة بفيروس HIV عبر مراحل متتابعة تختلف فيها الأعراض، استجابة الجهاز المناعي، ومستوى العدوى. فهم هذه المراحل يساعد على التشخيص المبكر والتعامل الصحيح مع المرض.
التقدم في العلاج الحديث جعل من الممكن إبطاء تقدم المرض بشكل كبير، بحيث يمكن لبعض المرضى أن يعيشوا لعقود مع الفيروس دون الوصول إلى مرحلة الإيدز، إذا تم التشخيص المبكر والالتزام بالعلاج.
نقص المناعة الناتج عن فيروس HIV يؤدي إلى زيادة التعرض لأنواع متعددة من الأمراض، أبرزها: هذه العدوى تحدث فقط عندما يكون هناك ضعف شديد في الجهاز المناعي، وتشمل:
مثل:
الحرص على استخدام الواقيات الذكرية أو الأنثوية في كل مرة يساعد بشكل كبير على تقليل انتقال الفيروس. تناول أدوية خاصة قبل التعرض المحتمل للفيروس يقلل خطر الإصابة بنسبة تزيد على 90% لدى الأشخاص المعرضين لخطر عال. يبدأ خلال 72 ساعة من التعرض المحتمل للفيروس ويستمر لمدة 28 يومًا، مما يمنع استقرار الفيروس في الجسم. الكشف المبكر وعلاج الحوامل المصابات يمنع انتقال الفيروس إلى الطفل في معظم الحالات. الامتناع عن مشاركة الإبر أو الأدوات الحادة يقلل خطر الإصابة بشكل كبير.
لا يوجد حتى الآن علاج شافٍ نهائي لفيروس HIV، لكن العلاج المضاد للفيروسات القهقرية (ART) أحدث نقلة نوعية في التعامل مع المرض، حيث: الالتزام بالعلاج المنتظم، والزيارات الطبية الدورية، والفحوصات المخبرية ضرورية لضمان نجاح العلاج.
يمثل فيروس HIV والإيدز تحديًا صحيًا عالميًا كبيرًا بسبب تأثيره المباشر على الجهاز المناعي وحدوث نقص المناعة الحاد. مع ذلك، بفضل التوعية والوقاية والعلاج المبكر والمنتظم، يمكن السيطرة على المرض والعيش حياة منتجة وطبيعية. الوقاية المستمرة والفحوصات الدورية والعلاج الدوائي هي الخطوات الأساسية للحد من انتشار الفيروس وتقليل مضاعفاته.
لا يوجد علاج نهائي للإيدز حاليًا، ولكن يمكن التحكم في الفيروس باستخدام العلاج المضاد للفيروسات القهقرية (ART)، مما يسمح للأشخاص المصابين بالعيش حياة طبيعية وصحية نسبيًا.
يمكن الوقاية من الإصابة بفيروس HIV من خلال:
ART هو مجموعة من الأدوية التي تقلل من كمية الفيروس في الجسم وتساعد في الحفاظ على صحة جهاز المناعة. يجب تناول هذه الأدوية يوميًا بانتظام.
نعم، مع التشخيص المبكر والالتزام بالعلاج المضاد للفيروسات القهقرية، يمكن للأشخاص المصابين بفيروس HIV أن يعيشوا حياة طبيعية وصحية لفترات طويلة.
يمكن معرفة الإصابة بفيروس HIV من خلال الفحص الطبي. هناك اختبارات دم خاصة للكشف عن الفيروس. ينصح بإجراء الفحص للأشخاص المعرضين للخطر أو الذين يمارسون سلوكيات قد تعرضهم للفيروس.
لا ينتقل فيروس HIV من خلال التقبيل العادي. الفيروس لا ينتقل عبر اللعاب، ما لم يكن هناك جروح أو تقرحات نازفة في الفم
إذا كنت تعتقد أنك تعرضت للإصابة بفيروس HIV، يجب عليك الاتصال بالطبيب فورًا. يمكن للطبيب تقديم العلاج الوقائي بعد التعرض (PEP) إذا تم تناوله في غضون 72 ساعة من التعرض المحتمل
نقص المناعة المكتسب / الإيدز
ما هو فيروس HIV؟كيف يسبب نقص المناعة والإيدز؟
طرق انتقال فيروس HIV

المرحلة الثانية: الكمون السريري (Clinical Latency Stage)
مراحل تطور فيروس HIV ونقص المناعة — شرح مفصل
المرحلة الأولى: العدوى الحادة (Acute HIV Infection)
رغم أن الأعراض قد تشبه أمراض أخرى مثل الإنفلونزا أو التهاب اللوزتين، إلا أن الفحص المبكر (اختبارات الأجسام المضادة والفيروسية) في هذه المرحلة يتيح بدء العلاج المبكر الذي يقلل من مضاعفات المرض.المرحلة الرابعة: الإيدز (Acquired Immunodeficiency Syndrome – AIDS)
مع الالتزام بالعلاج وتلقي الرعاية المناسبة، يمكن تحسين جودة الحياة وإطالة عمر المصابين حتى في هذه المرحلة.ملحوظة مهمة:
المرحلة الثالثة: ظهور الأعراض المزمنة (Chronic Symptomatic Stage)
المضاعفات والأمراض المرتبطة بنقص المناعة في الإيدز
العدوى الانتهازية
السل (TB): مرض بكتيري خطير يُعتبر السبب الرئيسي للوفاة بين مرضى الإيدز في العديد من الدول.
السرطانات المرتبطة بنقص المناعة
مضاعفات أخرى

الوقاية من فيروس HIV ونقص المناعة
العلاج المتوفر لفيروس HIV والإيدز
الخلاصة
مختاراتنا من مقالات الضعف الجنسي
السيلان (باللاتينية: Gonorrhea) وهو المرض الذي يُشار إليه أحياناً باسم ‘قرقعة’ وهو عدوى شائعة تنتقل جنسيا وتسببها بكتيريا النيسرية البنية (وتسمى أيضا البكتريا المكورة، التي غالبا ما تختصر باسم “GC” من قبل الأطباء). في الولايات المتحدة، يأتي حدوثه في المركز الثاني بالنسبة للكلاميديا بين الأمراض الجرثومية المنقولة جنسيا. في كل من الرجل والمرأة إذا ترك هذا المرض دون علاج، فإنه قد ينتشر في جميع أنحاء الجسم، مما يؤثر على المفاصل وصمامات القلب.
تسببه بكتيريا النيسرية البنية (Neisseria gonorrhoeae)، يمكن أن يظهر بعدة أعراض تتفاوت حسب الجنس والمرحلة التي وصل إليها المرض. الأعراض الشائعة تشمل: تتطلب الأعراض المستمرة أو غير الطبيعية استشارة طبيب لتقديم التشخيص المناسب والبدء في العلاج
يحدث بسبب جرثومة النَّيسَرِيَّةُ البُنِّيَّة (Neisseria gonorrhoeae). تشمل عوامل خطر الإصابة بهذا المرض ما يأتي: احتمال إصابة الرجل بالعدوى بعد ممارسة الجنس لمرة واحدة مع امرأة مصابة هو 20%، ويصل حتى 60% – 70% بعد ممارسة الجنس لأربع مرات. إن احتمال إصابة المرأة بالعدوى من رجل مصاب أكثر ارتفاعًا.
مضاعفاته قد تكون خطيرة وتؤثر بشكل كبير على الصحة العامة إذا لم يتم علاج المرض بشكل مناسب. من بين هذه المضاعفات: التشخيص يعتمد على الفحوصات المخبريّة الدقيقة، والتي تشمل: من الضروري متابعة الحالة بعناية لتفادي تكرار الإصابة بالعدوى. إذا كان هناك إصابة، يجب علاجها بشكل كامل وفحص الشريك الجنسي للتأكد من عدم انتقال العدوى إليه. الوقاية والتشخيص المبكر والعلاج المناسب يمكن أن يمنع حدوث مضاعفات خطيرة ويحسن من الحالة الصحية العامة
في بعض الحالات، يمكن أن يوصي الطبيب بالعلاج المركب إذا كان السيلان قد أصبح مقاومًا لنوع معين من المضادات الحيوية. من المهم أن يكمل المرضى العلاج بالكامل وفقًا لتوجيهات الطبيب لضمان القضاء التام على العدوى.
للوقاية من الإصابة بعدوى السَّيَلان يجب اتباع الآتي:
نعم، يمكن أن يكون السيلان بدون أعراض خاصة عند النساء. العديد من الأشخاص المصابين قد لا يظهرون أعراضًا واضحة، مما يزيد من خطر انتقال المرض.
إذا لم يتم علاج السيلان، يمكن أن يؤدي إلى مضاعفات خطيرة مثل:
يمكن الوقاية من السيلان من خلال:
نعم، يمكن الإصابة بالسيلان مرة أخرى إذا تعرض الشخص للبكتيريا مرة أخرى. العلاج لا يوفر مناعة ضد العدوى المستقبلية، لذا يجب اتباع ممارسات الوقاية.
نعم، يمكن أن يؤثر السيلان على الحمل. إذا أصيبت المرأة الحامل بالسيلان ولم تُعالج، يمكن أن تنتقل العدوى إلى الطفل أثناء الولادة، مما يسبب مشكلات مثل التهاب العين الشديد عند الطفل. قد يؤدي أيضًا إلى الولادة المبكرة أو تمزق الأغشية قبل الأوان
ما هو السيلان؟
أعراض مرض السيلان

أسباب وعوامل خطر السيلان
عوامل الخطر:

تشخيص السيلان:
تُعتبر القوباء التناسلية، أو ما يعرف بالهربس التناسلي، من الأمراض الفيروسية الشائعة والمهمة التي تصنف ضمن الأمراض المنقولة جنسياً (STD) والعدوى المنقولة جنسياً (STI). ينجم هذا المرض عن فيروس الهربس البسيط (Herpes Simplex Virus)، الذي يصيب عادةً الأعضاء التناسلية، مسبباً تقرحات وبثور مؤلمة، مما يؤثر بشكل كبير على جودة حياة المصابين. كما أن المرض له تأثير نفسي واجتماعي ملحوظ بسبب طبيعة أعراضه
القوباء التناسلية هي مرض فيروسي معدٍ ينتقل بشكل رئيسي عبر الاتصال الجنسي المباشر بأنواعه المختلفة: المهبلي، الشرجي، أو الفموي. تظهر الإصابة عادة على شكل بثور صغيرة ومؤلمة حول الأعضاء التناسلية، وتتميز بأنها قد تعاود الظهور عدة مرات، مما يسبب انزعاجاً مستمراً للمريض. وتختلف شدة النوبات من شخص لآخر، فقد تكون في بعض الحالات خفيفة لا تلاحظ، وفي أخرى شديدة ومؤلمة.
ينتج المرض عن الإصابة بالفيروس ، الذي له نوعان رئيسيان:
الأعراض
يعتمد التشخيص على الفحص السريري من قبل الطبيب المختص، بالإضافة إلى الفحوصات المخبرية التي تشمل: القوباء التناسلية مرض مزمن لا شفاء منه حتى الآن، لكنه قابل للتحكم والعلاج لتقليل الأعراض وتقليل تكرار النوبات.
القوباء التناسلية مرض مزمن لا شفاء منه حتى الآن، لكنه قابل للتحكم والعلاج لتقليل الأعراض وتقليل تكرار النوبات. الأشخاص المصابون بالقوباء التناسلية أكثر عرضة للإصابة بأمراض منقولة جنسياً أخرى، مثل:
العدوى لدى حديثي الولادة الانتقال عبر حليب الأم
ينتقل فيروس القوباء التناسلية بعدة طرق، أبرزها: لا يوجد علاج شافٍ للفيروس، لكن يمكن السيطرة على الأعراض وتقليل التكرار من خلال:
القوباء التناسلية هو مرض فيروسي مزمن ومنتشر ينتقل عن طريق الاتصال الجنسي، ويُسبب تقرحات مؤلمة في الأعضاء التناسلية. على الرغم من عدم وجود علاج نهائي يقضي على الفيروس، إلا أنه يمكن التحكم به من خلال العلاج والوقاية. ومن الضروري اتخاذ الحيطة والحذر لمنع انتقال العدوى، خاصةً بين حديثي الولادة ومن خلال الرضاعة الطبيعية في حال وجود تقرحات نشطة، لضمان صحة أفضل للمجتمع.
الهربس ليس عادةً مرضًا خطيرًا، لكنه يمكن أن يسبب ألمًا وانزعاجًا كبيرين. في حالات نادرة، يمكن أن يسبب الهربس مضاعفات خطيرة لدى الأشخاص ذوي الجهاز المناعي الضعيف أو لدى المواليد الجدد إذا أصيبت الأم بالهربس أثناء الولادة.
نعم، يمكن أن تنتقل العدوى من الأم إلى الطفل أثناء الولادة إذا كانت الأم مصابة بالهربس التناسلي النشط. يمكن أن يؤدي ذلك إلى إصابة المولود بالهربس الوليدي، وهي حالة خطيرة.

ما هي القوباء التناسلية؟
أسباب وعوامل خطر مرض الهربس التناسلي

العوامل التي قد تثير نوبة القوباء التناسلية كثيرة، ومن بينها:
تتميز القوباء التناسلية بأعراض تظهر بشكل واضح وتشمل:
عملية تشخيص مرض الهربس التناسلي
التشخيص المبكر أمر ضروري لتحديد نوع الفيروس ووضع خطة علاجية مناسبة تمنع تفاقم الحالة.هل الهربس خطير؟
قد تسبب النوبات المتكررة إزعاجاً كبيراً وتؤثر على النشاطات اليومية والعلاقات الشخصية. كما أن وجود القوباء يزيد من خطر انتقال أمراض منقولة جنسياً أخرى، خصوصاً فيروس نقص المناعة البشرية (HIV). وفي الأشخاص ذوي المناعة الضعيفة، قد يؤدي المرض إلى مضاعفات خطيرة.هل الهربس خطير؟
قد تسبب النوبات المتكررة إزعاجاً كبيراً وتؤثر على النشاطات اليومية والعلاقات الشخصية. كما أن وجود القوباء يزيد من خطر انتقال أمراض منقولة جنسياً أخرى، خصوصاً فيروس نقص المناعة البشرية (HIV). وفي الأشخاص ذوي المناعة الضعيفة، قد يؤدي المرض إلى مضاعفات خطيرة.ظهور أمراض أخرى تنتقل عن طريق ممارسة الجنس
فيروس نقص المناعة البشرية (HIV)، الذي يهاجم الجهاز المناعي.
لهذا السبب، تعتبر الممارسات الجنسية الآمنة والفحوصات الدورية أموراً ضرورية للوقاية.
تعد عدوى القوباء التناسلية لدى حديثي الولادة من الحالات الطبية الطارئة والخطيرة، حيث ينتقل الفيروس من الأم المصابة إلى الطفل أثناء الولادة الطبيعية.
قد تؤدي العدوى إلى التهابات شديدة في الجلد، العينين، والفم، وقد تتطور إلى مضاعفات خطيرة مثل التهاب الدماغ، الذي قد يهدد حياة الطفل إذا لم يعالج بسرعة. لذلك يُنصح بإجراء فحوصات منتظمة للحامل المصابة باتباع التدابير الوقائية، ومنها الولادة القيصرية في الحالات التي تكون فيها العدوى نشطة.
رغم أن انتقال القوباء التناسلية من الأم إلى الطفل يحدث غالباً أثناء الولادة، إلا أنه هناك حالات نادرة قد يُنقل فيها الفيروس عبر حليب الأم. عندما تكون الأم تعاني من تقرحات نشطة في منطقة الثدي أو حوله، يمكن للفيروس أن ينتقل إلى الطفل من خلال التماس المباشر مع حليب يحتوي على الفيروس أو الجلد المصاب.
لهذا السبب، ينصح الأطباء الأم المصابة بتجنب الرضاعة الطبيعية أثناء وجود تقرحات أو التهابات نشطة على الثدي، واستخدام بدائل الحليب في تلك الفترة حفاظاً على صحة الطفل ومنع انتقال العدوى.
طرق انتقال العدوى
العلاج والوقاية
الخلاصة
الورم اللقمي المسطح (بالإنجليزية: Condyloma lata) هو نوع من الآفات الجلدية التي تعد من أعراض مرض الزهري الثانوي (Secondary Syphilis)، الذي تسببه البكتيريا اللولبية الشاحبة (Treponema pallidum). يتميز الورم اللقمي المسطح بارتفاعه عن سطح الجلد الطبيعي ولونه الأبيض المائل إلى الرمادي. يظهر عادة في المناطق الرطبة والدافئة من الجلد مثل الأعضاء التناسلية، منطقة العجان (perineum)، وحول فتحة الشرج. تتكون هذه الآفات نتيجة الانتشار المباشر للجراثيم من القرحة الأولية، وقد تظهر قبل أو مباشرة بعد ظهور الأعراض الأخرى لمرض الزهري الثانوي. قد تتطور الآفات إلى تجمعات كبيرة، مما يؤدي إلى تشكيل نتوءات ملتهبة وملساء، وقد تثير حكة أو تسبب عدم راحة. في بعض الحالات، قد تتشقق الآفات، مما يسبب نزيفًا أو التهابات ثانوية. من المهم استشارة طبيب مختص لتشخيص الحالة بدقة وتحديد العلاج المناسب، حيث يشمل العلاج عادةً استخدام مضادات حيوية فعالة لمكافحة البكتيريا المسببة للمرض. الفحص والعلاج المبكرين يمكن أن يمنعا تطور الأعراض وتحسن الحالة الصحية العام
من أبرز العلامات التي تدل على الورم اللقيمي المسطح ما يأتي: يُعتبر الورم اللقيمي المسطح من علامات مرض الزهري الثانوي، حيث يحدث مرض الزهري الثانوي خلال فترة أسبوعين إلى ثمانية أسابيع بعد ظهور آفة الزهري الأولية، وخلال المرحلة الثانوية تنتشر العدوى في جميع أنحاء الجسم، ويكون الشخص المصاب شديد العدوى. يحدث مرض الزهري نتيجة العدوى ببكتيريا من نوع الجرثومة الملتوية اللولبية الشاحبة (Treponema pallidum)، ويحدث هذا عادةً أثناء النشاط الجنسي، ولكن يُمكن للبكتيريا أيضًا أن تدخل إلى الجسم من خلال جروح على الجلد، أو من خلال الأغشية المخاطية، ولا يُمكن أن ينتشر مرض الزهري عن طريق مقاعد المرحاض، أو مقابض الأبواب، أو حمامات السباحة، أو أحواض الاستحمام الساخنة، أو أحواض الاستحمام، أو الملابس المشتركة، أو أدوات تناول الطعام. من أبرز العوامل التي تزيد من خطر الإصابة بمرض الزهري ما يأتي: لا توجد مضاعفات مدروسة ومثبتة حول الورم اللقيمي المسطح. يتم تشخيص الإصابة بالورم اللقيمي المسطح عن طريق الآتي: يسأل الطبيب عن التاريخ الجنسي للفرد، وأي نوبات سابقة من الأمراض المنقولة جنسيًا، وفي معظم الحالات يُمكن التعرف بسهولة على الورم اللقيمي المسطح وتشخيصه من خلال الفحص البدني للمنطقة التناسلية. يتم من خلالها الكشف عن وجود أجسام مضادة خاصة بالمرض. يتم من خلال أخذ الخزعة التمييز بين أنواع مرض الزهري، والثآليل التناسلية التي تُصيب المريض.
يتطلب علاج الورم اللقيمي المسطح علاجًا لعدوى بمرض الزهري، ويكون العلاج على النحو الآتي: يستغرق العلاج بضعة أشهر حتى يتم التخلص من الورم تمامًا، ومن ناحية أخرى قد تستغرق الثعلبة المتعلقة بمرض الزهري الثانوي ما يصل إلى عام لحلها. يُمكن تقييم فعالية العلاج عن طريق إجراء التحاليل، حيث يُشير الانخفاض بمقدار أربعة أضعاف في تركيز الأجسام المضادة إلى أنه علاج مناسب لمرض الزهري.
لغاية الآن لا توجد طرق خاصة للوقاية من الإصابة بالورم اللقيمي المسطح، ولكن يُمكن الوقاية من مرض الزهري المسبب للورم عن طريق الآتي:
نعم، في بعض الحالات يمكن أن تختفي الثآليل التناسلية من تلقاء نفسها بدون علاج. ومع ذلك، يمكن أن تستمر الثآليل أو تعود مرة أخرى، لذا يُفضل العلاج لتقليل الأعراض ومنع انتشار الفيروس.
نعم، يمكن أن يعود الورم اللقمي المسطح بعد العلاج لأن الفيروس يمكن أن يبقى كامناً في الجسم. العلاج يمكن أن يزيل الثآليل الموجودة، لكن لا يقضي على الفيروس بشكل كامل.
نعم، يمكن أن يكون الشخص مصابًا بفيروس HPV بدون ظهور أي ثآليل أو أعراض، لكنه لا يزال قادرًا على نقل الفيروس إلى الآخرين.
نعم، يمكن لبعض أنواع فيروس HPV أن تسبب سرطانات معينة مثل سرطان عنق الرحم، سرطان الفم والبلعوم، وسرطان الشرج. الأنواع 16 و18 من HPV ترتبط بشكل رئيسي بهذه السرطانات.
ما هو الورم اللقمي المسطح؟

ما هي أعراض الورم اللقمي المسطح؟
أسباب و عوامل خطر الورم اللقمي المسطح؟
مضاعفات الورم اللقمي المسطح
تشخيص الورم اللقمي المسطح

هو عدوى جنسية تسببها بكتيريا وتنتقل عادة عن طريق الاتصال الجنسي غير المحمي. يمكن أن يظهر على شكل قرحة في المنطقة المصابة ويسبب مضاعفات خطيرة إذا لم يُعالج (بالإنجليزية: Syphilis) ويسمى أيضاً بالسفلس وداء الأفرنجي أو الإفرنجي هو مرض من الأمراض المنقولة جنسيا التي تسببها الجرثومة الملتوية اللولبية الشاحبة (Treponema pallidum) من سلالة البكتريا الشاحبة. طريق انتقال المرض هو دائما تقريبا عن طريق الاتصال الجنسي، وإن كانت هناك أمثلة من الزهري الخلقي عن طريق انتقال العدوى من الأم إلى الجنين داخل الرحم، أو عن طريق انتقال العدوى عند عبور الطفل في قناة الولادة أثناء عملية الولادة، كما يحصل أيضًا في فيروس نقص المناعة البشرية. يصيب المرض ما يقارب من 12 مليون شخص سنويا، أغلبهم في البلدان النامية. تشمل أعراضه الطفح الجلدي، مشاكل في القلب وأحيانا يمكن أن يكون من الصعب تشخيص المرض في مراحله المبكرة. للمرض علامات وأعراض عديدة ؛ وقبل عمل الاختبارات المصلية، فإن التشخيص الدقيق يكون صعبا للغاية. كان يطلق على هذا المرض اسم “المقلد العظيم” لأنه كان كثيرا ما يشتبه مع غيره من الأمراض، وخاصة في مرحلته الثالثة.
يتطور المرض على عدة مراحل تبدأ بالإصابة الموضعية ثم تنتشر في الجلد والأوعية اللمفاوية والجهاز العصبي للمريض وتسبب مضاعفات خطيرة فيه، ويحدث المرض وفق المراحل الآتية: تبدأ الإصابة الأولية للمرض بظهور قرحة صغيرة في المكان الذي دخلت منه البكتيريا إلى الجسم، ويصاب المريض عادةً بقرحة واحدة فقط إلا أن الإصابة بأكثر من قرحة في الوقت عينه ممكنة أيضًا. تظهر هذه القرحة عادةً خلال ثلاثة أسابيع من التعرض للعدوى وقد لا يتم ملاحظتها إذ تكون غير مؤلمة، وتشفى بعد ذلك بشكل تلقائي خلال ثلاثة إلى ستة أسابيع. بعد التئام القرحة يمكن أن يصاب المريض بطفح جلدي يبدأ من الجذع ثم يمتد إلى كامل الجسم، لا يسبب هذا الطفح الحكة عادةً. وقد يترافق بظهور تقرحات تشبه الثآليل في الفم أو المنطقة التناسلية. كما يحدث لدى بعض المرضى تساقط الشعر وآلام العضلات والحمى والتهاب الحلق وتضخم الغدد اللمفاوية، وتختفي هذه العلامات خلال عدة أسابيع وقد يتكرر ظهورها واختفاؤها حتى فترة عام من الزمن. عند عدم علاج المرض لدى المصابين خلال المرحلتين الأولية والثانوية للمرض فسوف تنتقل الإصابة إلى طور الزهري الكامن، إذ تختفي الأعراض والعلامات المرضية ويتحول المرض إلى شكل لا عرضي وغير مرئي، يمكن أن يدوم اختفاء المرض لسنوات وقد لا يعاود الظهور مرة أخرى، ويمكن أن يتطور بعد مرحلة الكمون إلى مرض الزهري الثالثي وهي إصابة متقدمة تؤدي إلى تلف المخ والأعصاب والعينين والعظام والمفاصل والقلب والأوعية الدموية، وقد تحدث هذه الإصابات بعد الإصابة بالمرض الأصلي بسنوات. يمكن أن ينتشر المرض في المرحلة الثالثة منه حتي يصل إلى الجهاز العصبي وعندها سيلحق الضرر بالدماغ والأعصاب والعينين ويسبب أذيات عصبية خطرة يصعب علاجها.
إن لكل مرحلة أعراضًا خاصة تميزها وتظهر الأعراض خلال المرحلة الخاصة بها ثم تختفي عند نهاية المرحلة، وتشمل الأعراض حسب مراحله: العرض الوحيد المميز للمرحلة الأولى هو حدوث القرحة في مكان التعرض للعدوى، تكون القرحة وحيدةً عادةً وغير مؤلمة ويمكن أن لا يلاحظها المريض إذا ظهرت في مكان بعيد عن رؤية العين. وقد تحدث ضخامة في العقد اللمفية في المنطقة القريبة من مكان الإصابة. تظهر أعراض المرحلة الاولى عادةً خلال 10 أيام إلى 3 أسابيع من وقت الإصابة بالعدوى. تبدأ أعراض المرحلة الثانية بالظهور خلال أسبوعين إلى 10 أسابيع بعد شفاء القرحة، وتتضمن الأعراض: قد تستمر فترة كمون المرض سنوات قبل أن تبدأ المرحلة الثالثة، وتضم أعراض المرحلة الثالثة العلامات الناتجة عن تعرض الدماغ والجهاز العصبي للأذى كاضطراب الحس ومشاكل الحركة والتنسيق وضعف الرؤية وتشوش الرؤية والصمم وغيرها.
يحدث انتقال عن طريق الاتصال الجنسي بشكل أساسي، وتنتقل جراثيم اللولبية الشاحبة من الشخص المصاب إلى الشخص السليم عن طريق تماس جلد أو أغشية الشخص السليم المخاطية مع قرحة الشخص المصاب. يكون المرض معديًا خلال مراحله الأولى والثانية وقليلًا ما يكون معديًا في المرحلة الثالثة. قد يسبب مشاكل مستعصية في الجسم إذا لم يتم علاجه، يزيد المرض من خطر الإصابة بالإيدز ويضعف المناعة ويسبب مشاكل خلال الحمل، كما أن له عدة مضاعفات أخرى منها: كما يمكن أن يلحق المرض الضرر بصمامات القلب والشريان الأبهر، وكذلك فإن المصابين في خطر أكبر للإصابة بمرض الإيدز. ويمكن أن تسبب الإصابة مشاكل خلال الحمل كالإجهاض وموت الجنين داخل الرحم أو الولادة المبكرة أو انتقال العدوى إلى الطفل. يتم تشخيصه من خلال دراسة الأعراض التي تظهر على المريض ثم إجراء تحليل للتأكد من المرض، يتم سؤال المريض عن الاتصالات الجنسية التي أجراها ومن ثم إجراء الفحص الفيزيائي للأعضاء التناسلية أو مناطق أخرى من الجسم للبحث عن القرحات أو الطفح الجلدي التي قد يسببها السفلس.
هو الطريقة الوحيدة للتأكد من الإصابة أو نفيها، يتم إجراء تحليل للمرضى الذين يشتبه بإصابتهم أو للشريك الآخر في حال إصابة أحد الشريكين أو إذا كان لدى المريض أعراض تدل على الإصابة. يتم إجراء فحص الإصابة عن طريق أخذ عينة من الدم وفحصها للبحث عن الأجسام المضادة لجراثيم اللولبية الشاحبة أو عن طريق أخذ عينة من السائل الدماغي الشوكي في حال وجود الأعراض العصبية كما يتم إجراء تحليل بشكل كبير عن طريق أخذ عينة من القرحة. تؤخذ العينة من القرحة بشكل مسحة يتم من خلالها الحصول على كمية من السوائل التي توجد في القرحة وفحصها للبحث عن جراثيم اللولبية الشاحبة المسببة للمرض وتأكيد الإصابة من خلالها.
في المرحلتين الأولى والثانية سهل ونسبة الشفاء في هذه الحالة مرتفعة بشكل كبير، يتم علاج مرض الزهري في هاتين المرحلتين عن طريق حقن البنسلين، والبنسلين مضاد حيوي كثير الاستخدام وهو فعال في القضاء على جراثيم اللولبية الشاحبة المسببة للمرض وبالتالي في علاج الزهري. يمكن استخدام أدوية بديلةً عن البنسلين لدى المرضى الذين يعانون من الحساسية تجاه البنسلين، وتضم الأدوية التي يمكن استخدامها: في مرحلة الإصابة العصبية بالزهري سوف يحتاج المريض إلى العلاج بجرعات وريدية من البنسلين كما يتم العلاج في المستشفى، ولا يمكن عكس الأذية العصبية التي تسببها المراحل المتقدمة من المرض. إذا تم اكتشاف الإصابة بمرض الزهري مبكرًا وتطبيق العلاج اللازم فإن نسبة الشفاء مرتفعة جدًا والمرض سهل العلاج، لكن الضرر اللاحق بالجهاز العصبي في المرحلة الثالثة لا يمكن إصلاحه إنما يقتصر العلاج بعد ذلك على تسكين الألم وتقليل الأضرار.
إن الطريقة الوحيدة للوقاية من مرض الزهري هي تجنب العلاقات الجنسية مع المصابين، كما يجب الخضوع للفحص وأخذ العلاج بشكل وقائي في حال إصابة الزوج بمرض الزهري. أكثر من 250 مرضًا تنتقل خلال ممارسة العلاقات الجنسية وهي تنجم عن مسببات مختلفة، من بينها:
استخدام واقيات للجنس والالتزام بالنظافة الشخصية والكشف الدوري عن الأمراض.
لا، يجب استشارة الطبيب لتقديم العلاج المناسب.
نعم، يمكن أن ينتقل من الأم الحامل إلى الجنين.
نعم، باستخدام واقيات للجنس والحفاظ على النظافة الشخصية.
مضاعفات عصبية وقلبية وأخرى خطيرة إذا لم يُعالج.
مرض الزهري
ما هو تعريف مرض الزهري؟

مراحل المرض بحسب الترتيب
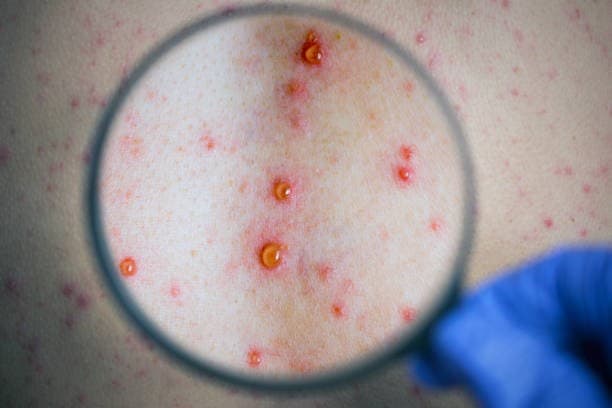
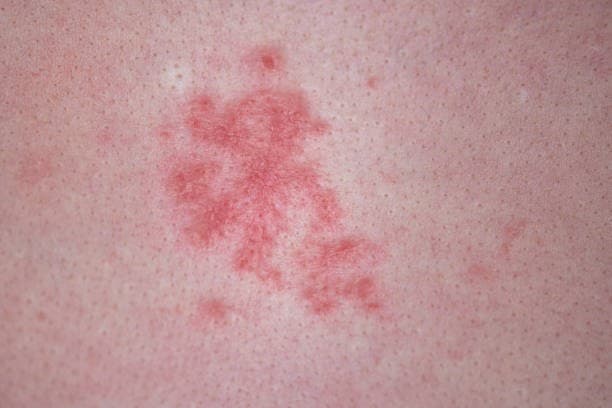

كيفية معرفة أعراض مرض الزهري؟
1- أعراض المرحلة الأولى
2- أعراض المرحلة الثانية
3- أعراض المرحلة الثالثة
أسباب تؤدي للإصابة
ينتج المرض عن نوع من البكتيريا تدعى اللولبية الشاحبة، وهي نوع من الجراثيم صغيرة الحجم لا يزيد قطرها عن 1.2 ميكرومتر ولا يمكن رؤيتها بالمجهر الضوئي، تدخل هذه البكتيريا إلى الجسم عبر المسامات والشقوق الصغيرة الموجودة في الجلد أو في الأغشية المخاطية.
كيف ينتقل المرض ؟
ما هي المضاعفات ؟
كيف يتم تشخيص المصاب؟
تحليل مرض الزهري
نسبة الشفاء من مرض الزهري
أسباب وعوامل خطر الأمراض المنقولة جنسيًا









